Onychomykóza je najčastejším ochorením nechtov. 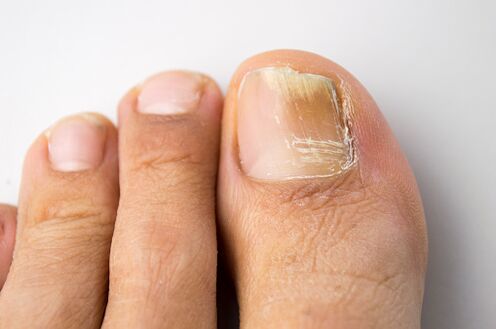 Zistilo sa, že 50% prípadov zmien na nechtových platničkách je spojených s mykotickou infekciou. Epidemiologické štúdie uskutočnené v Rusku a v zahraničí odhalili vysoký výskyt onychomykózy, ktorý sa v bežnej populácii pohyboval od 2 do 13 %. Riziko vzniku onychomykózy je najvyššie u starších pacientov. Napríklad u ľudí starších ako 70 rokov môže byť prevalencia onychomykózy nôh 50 % alebo vyššia. Predpokladá sa, že je to uľahčené pomalým rastom nechtových platničiek, poruchami periférneho a hlavného obehu u starších ľudí. Vysoký výskyt onychomykózy sa zisťuje aj u pacientov s imunodeficienciou (vrátane pacientov s AIDS) a u pacientov s diabetes mellitus.
Zistilo sa, že 50% prípadov zmien na nechtových platničkách je spojených s mykotickou infekciou. Epidemiologické štúdie uskutočnené v Rusku a v zahraničí odhalili vysoký výskyt onychomykózy, ktorý sa v bežnej populácii pohyboval od 2 do 13 %. Riziko vzniku onychomykózy je najvyššie u starších pacientov. Napríklad u ľudí starších ako 70 rokov môže byť prevalencia onychomykózy nôh 50 % alebo vyššia. Predpokladá sa, že je to uľahčené pomalým rastom nechtových platničiek, poruchami periférneho a hlavného obehu u starších ľudí. Vysoký výskyt onychomykózy sa zisťuje aj u pacientov s imunodeficienciou (vrátane pacientov s AIDS) a u pacientov s diabetes mellitus.
Často pacienti a niektorí lekári vnímajú onychomykózu ako výlučne estetický problém. Ide však o závažné ochorenie, ktoré sa vyskytuje chronicky a v prípadoch imunodeficiencie alebo dekompenzácie endokrinných ochorení môže spôsobiť rozvoj rozsiahlej mykózy kože a jej príveskov. Onychomykóza je často sprevádzaná rozvojom závažných komplikácií, ako je diabetická noha, chronický erysipel končatín, lymfostáza a elefantiáza. U pacientov, ktorí dostávajú cytostatickú alebo imunosupresívnu liečbu, môže ochorenie spôsobiť rozvoj invazívnych mykóz. Preto je liečba onychomykózy nevyhnutná a mala by sa vykonávať včas.
Len pred niekoľkými desaťročiami bola liečba onychomykózy náročná na prácu, zdĺhavá a neperspektívna. Lieky používané na liečbu plesňových ochorení kože a jej príloh sa vyznačovali nízkou účinnosťou a vysokou toxicitou. Na dosiahnutie pozitívneho výsledku bola potrebná dlhodobá liečba alebo zvýšenie dávky liekov, čo bolo často sprevádzané ťažkými komplikáciami. Niektoré liečby boli pre pacientov potenciálne život ohrozujúce. Napríklad röntgenová terapia, používanie tália a ortuti viedli u pacientov k rozvoju rakoviny kože, ochorení mozgu a vnútorných orgánov.
Vznik vysoko účinných a málo toxických antimykotík výrazne uľahčil liečbu plesňových ochorení kože a jej príloh. Výsledky používania nových antimykotík však neboli uspokojivé. Kontrolované klinické štúdie ukázali, že účinnosť systémových antimykotík po liečbe je od 40 do 80% a po 5 rokoch - od 14 do 50%. Zároveň sa účinnosť terapie onychomykózy zvyšuje s použitím komplexných liečebných metód, ktoré zahŕňajú použitie etiotropných liekov a látok ovplyvňujúcich patogenézu. V dôsledku klinických skúšok uskutočnených v európskych krajinách sa tiež zistilo, že účinnosť liečby onychomykózy sa môže zvýšiť v priemere o 15 % pri kombinovanom použití systémových antimykotík a antifungálneho laku s obsahom amorolfínu.
Liečba
Na liečbu onychomykózy sa používajú lieky, ktoré sa líšia chemickým zložením, mechanizmom účinku, farmakokinetikou a spektrom antifungálnej aktivity. Spoločnou vlastnosťou pre nich je špecifický účinok na patogénne huby. Túto skupinu tvoria azoly (itrakonazol, flukonazol, ketokonazol), alylamíny (terbinafín, naftifín), griseofulvín, amorolfín, ciklopirox. Na liečbu onychomykózy sa používajú systémové lieky, ktoré patria do skupiny azolov - itrakonazol, flukonazol, ako aj do alylamínovej skupiny - terbinafín. Griseofulvín a ketokonazol sa v súčasnosti nepredpisujú na liečbu onychomykózy z dôvodu nízkej účinnosti a vysokého rizika nežiaducich účinkov. Ako vonkajšie prostriedky na onychomykózu sa používajú laky a roztoky obsahujúce amorolfín a ciklopirox.
Allylamíny sú syntetické antimykotiká. Allylamíny primárne pôsobia na dermatomycéty, pričom majú fungicídny účinok. Mechanizmus ich účinku spočíva v inhibícii enzýmu skvalénepoxidázy, ktorý sa podieľa na syntéze ergosterolu, hlavnej štruktúrnej zložky bunkovej membrány dermatomycét. Alylamíny zahŕňajú terbinafín a naftifín.
Allylamíny sú účinné proti väčšine dermatomycét (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), pôvodcovi chromomykózy a niektorým ďalším hubám.
Indikácie na podanie terbinafínu perorálne sú onychomykóza, bežné formy dermatomykózy kože, mykóza pokožky hlavy, chromomykóza. Indikácie na vonkajšie použitie terbinafínu a naftifínu zahŕňajú obmedzené kožné lézie spôsobené mykózami, pityriasis versicolor a kožnú kandidózu. Terbinafín má vysokú biologickú dostupnosť a dobre sa vstrebáva z gastrointestinálneho traktu bez ohľadu na príjem potravy. Vo vysokých koncentráciách sa liečivo hromadí v stratum corneum kože, nechtových platničkách, vlasoch a je vylučované sekrétmi potných a mazových žliaz. Absorpcia terbinafínu pri lokálnej aplikácii je menej ako 5%, naftifínu - 4-6%. Koncentrácia terbinafínu a naftifínu v koži a jej prílohách výrazne prevyšuje MIC pre hlavné patogény dermatomykózy. Pri kombinácii s induktormi (rifampicín) alebo inhibítormi mikrozomálnych pečeňových enzýmov (cimetidín) môže byť potrebná úprava dávkovacieho režimu terbinafínu, pretože prvé zvyšujú jeho klírens a druhé ho znižujú.
Výsledkom mnohých kontrolovaných multicentrických komparatívnych klinických štúdií bolo zistenie, že terbinafín je najúčinnejším antimykotikom pri liečbe onychomykózy.
Terbinafín používa sa na rozsiahle kožné lézie, onychomykózu, chromomykózu, v takýchto prípadoch sa terbinafín predpisuje perorálne. Terbinafín je liekom voľby pri liečbe onychomykózy, pretože je najúčinnejší proti hlavným pôvodcom onychomykózy – dermatomycétam. Kontraindikácie pre použitie alylamínov sú alergické reakcie na lieky alylamínovej skupiny, tehotenstvo, dojčenie, vek do 2 rokov, ochorenia pečene sprevádzané poruchou funkcie pečene (zvýšené transaminázy).
Azoly - najväčšia skupina syntetických antimykotík. V roku 1984 bolo do praxe zavedené prvé systémové antimykotikum zo skupiny azolov ketokonazol, v roku 1990 flukonazol a v roku 1992 itrakonazol.
Azoly používané ako systémové liečivá majú prevažne fungistatickú aktivitu. Dôležitou výhodou azolov oproti iným liečivám je ich široké spektrum antifungálnej aktivity. Itrakonazol je účinný in vitro proti väčšine patogénov onychomykózy – dermatomycétam (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae atď.), Aspergillus spp., Fusarium spp., S. Shenckii atď. Flukonazol je účinný proti dermatomycétam (Epidermophyton spp., Trichophyton spp., Microsporum spp.) a Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae atď.), ale neovplyvňuje Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
Farmakokinetika rôznych azolov je odlišná. Flukonazol (90 %) sa dobre vstrebáva z gastrointestinálneho traktu. Pre dobrú absorpciu itrakonazolu je potrebná normálna hladina kyslosti. Ak má pacient užívajúci tieto lieky nízku kyslosť, znižuje sa ich absorpcia a následne aj biologická dostupnosť. Absorpcia roztoku itrakonazolu je vyššia ako absorpcia itrakonazolových kapsúl. Kapsuly itrakonazolu sa majú užívať s jedlom a roztok itrakonazolu sa má užívať nalačno.
Itrakonazol sa metabolizuje v pečeni a vylučuje sa z tela cez gastrointestinálny trakt. V malom množstve je vylučovaný aj mazovými a potnými žľazami. Flukonazol sa čiastočne metabolizuje a vylučuje sa prevažne nezmenený obličkami (80 %).
Itrakonazol interaguje s mnohými liekmi. Biologická dostupnosť ketokonazolu a itrakonazolu sa znižuje pri užívaní antacíd, anticholinergík, H2 blokátorov, inhibítorov protónovej pumpy a didanozínu. Itrakonazol je aktívny inhibítor izoenzýmov cytochrómu P450 a môže zmeniť metabolizmus mnohých liekov. Flukonazol ovplyvňuje metabolizmus liečiv v menšej miere. Je neprijateľné užívať azoly s terfenadínom, astemizolom, cisapridom, chinidínom, pretože sa môžu vyvinúť smrteľné ventrikulárne arytmie. Súbežné užívanie azolov a perorálnych antidiabetík si vyžaduje neustále sledovanie hladín glukózy v krvi, pretože sa môže vyvinúť hypoglykémia. Prijatie nepriamych antikoagulancií kumarínovej a azolovej skupiny môže byť sprevádzané hypokoaguláciou a krvácaním; preto je potrebná kontrola hemostázy. Itrakonazol môže zvýšiť koncentráciu cyklosporínu a digoxínu v krvi a flukonazolu - teofylínu a spôsobiť vývoj toxického účinku. Je potrebná úprava dávky a neustále sledovanie koncentrácie liečiva v krvi. Kombinované použitie itrakonazolu s lovastatínom, simvastatínom, rifampicínom, izoniazidom, karbamazepínom, cimetidínom, klaritromycínom, erytromycínom je kontraindikované. Flukonazol sa nemá používať s izoniazidom a terfenadínom.
itrakonazol používa sa pri dermatomykóze (atletická noha, trichofytóza, mikrosporia), pityriasis versicolor, kandidóza kože, nechtov a slizníc, pažerák, vulvovaginálna kandidóza, kryptokokóza, aspergilóza, feohyfomykóza, endokrinná mykóza, sporomykóza, mykoóza AIDS.
flukonazol používa sa na liečbu generalizovanej kandidózy, všetkých foriem invazívnej kandidózy, vrátane imunokompromitovaných pacientov, genitálnej kandidózy, kandidózy kože, jej príveskov a slizníc. V poslednej dobe sa flukonazol pre svoju bezpečnosť a dobrú znášanlivosť stále viac používa na liečbu pacientov s dermatomykózou s poškodením kože a jej príveskov (nechtov a vlasov).
amorolfín je súčasťou laku používaného na liečbu onychomykózy. Mechanizmus účinku amorolfínu spočíva v narušení syntézy ergosterolu, hlavnej zložky bunkovej membrány huby. Má fungistatické a fungicídne účinky. Má široké spektrum účinku. Koncentrácia amorolfínu v nechtovej platničke výrazne prekračuje MIC pre hlavné patogény dermatomykózy počas 7 dní. Preto sa liek môže aplikovať nie viac ako 1-2 krát týždenne, čo robí jeho použitie ekonomicky ziskovým. Kontraindikácie: alergické reakcie na amorolfín, dojčatá a malé deti. Lak ako monoterapia sa predpisuje vtedy, keď nie sú postihnuté viac ako 1–3 nechtové platničky a nie je postihnutá viac ako 1/2 plochy od distálneho konca. Amorolfín sa môže použiť aj v kombinácii so systémovými antimykotikami pri rozsiahlejšom poškodení nechtov.
Ciclopirox má fungistatický účinok. Aktívne proti dermatomycetám, kvasinkovitým a vláknitým hubám, plesniam, ako aj niektorým gramnegatívnym a grampozitívnym baktériám. Ciclopirox (lak) sa používa ako monoterapia, keď nie sú postihnuté viac ako 1-3 nechtové platničky na nie viac ako 1/2 plochy od distálneho konca. Pri rozsiahlejšom poškodení nechtov možno Ciclopirox použiť aj v kombinácii so systémovými antimykotikami. Kontraindikácie: alergické reakcie na ciklopirox, dojčenské a rané detstvo, tehotenstvo a dojčenie.
Zoznam odporúčaných laboratórnych testov pri predpisovaní systémových antimykotík.
- Klinický krvný test.
- Všeobecná analýza moču.
- Biochemický krvný test (ALT, AST, bilirubín, kreatinín).
- Ultrazvuk brušných orgánov a obličiek (uprednostňuje sa).
- Tehotenský test (uprednostňuje sa).
Liečba základných ochorení. Účinnosť používania antimykotík sa zvyšuje s korekciou patologických stavov, ktoré prispievajú k rozvoju onychomykózy. Pred začatím antimykotickej liečby u pacientov so somatickými, endokrinnými, neurologickými ochoreniami a poruchami krvného obehu v končatinách je potrebné vykonať vyšetrenie na identifikáciu hlavného komplexu symptómov, ktorý prispel k rozvoju dermatomykózy. Hlavnými cieľmi patogenetickej terapie je teda zlepšenie mikrocirkulácie v distálnych častiach končatín, venózny odtok končatín, normalizácia hladiny hormónov stimulujúcich štítnu žľazu u pacientov s ochoreniami štítnej žľazy, metabolizmus sacharidov u pacientov s diabetes mellitus a pod. Dlhoročným výskumom sa zistilo, že jednou z hlavných príčin vzniku dermamusu-gonatomykózového pitevného systému je pot. To vedie k poruchám krvného obehu v distálnych končatinách, poruchám mikrocirkulácie a periférnej inervácii. Súbor opatrení zameraných na nápravu týchto porúch zahŕňa akupunktúru, transkraniálnu elektrickú stimuláciu podkôrových centier mozgu a predpisovanie liekov, ktoré upravujú fungovanie sympatického a parasympatického autonómneho nervového systému. To všetko umožňuje dosiahnuť rýchlejší klinický efekt pri liečbe dermatomykózy. Patogenetickú terapiu je vhodné u pacientov s dermatomykózou so základnými ochoreniami naordinovať pred začiatkom etiotropnej liečby a pokračovať v nej počas celej kúry užívania antimykotík.
Symptomatická terapia dermatomykózy, zameraná na zníženie subjektívnych ťažkostí pacientov a objektívnych prejavov ochorenia, nemôže nahradiť etiotropnú liečbu. Jeho použitie v kombinácii s antifungálnymi liekmi však umožňuje rýchle zlepšenie stavu pacientov, zníženie pocitu nepohodlia a odstránenie kozmetických defektov. Pri onychomykóze spôsobujú pacientom najväčšie starosti deformované, výrazne zhrubnuté (hypertrofované) nechtové platničky – onychogryfóza. Na nápravu tohto stavu sa používa hardvérová pedikúra. Pomocou prístroja, ktorý pripomína zubnú turbínu, sa v krátkom čase mechanicky odstránia zmenené oblasti nechtov, hyperkeratotické oblasti, zrohovatené útvary z kože a mozoly. V tomto prípade nedochádza k traume nechtovej matrice a pacient po zákroku zostáva funkčný.
Pri obmedzenom poškodení nechtov (nie viac ako 3 nechtové platničky a nie viac ako 1/2 plochy od distálneho okraja) sa používajú lokálne prípravky. Odporúča sa začať liečbu čistením postihnutej oblasti nechtovej platničky pomocou hardvérovej pedikúry alebo keratolytických prostriedkov. Ďalej sa na postihnutú nechtovú platňu aplikujú antifungálne lieky. Roztok amorolfínu obsahujúci ciklopirox sa aplikuje na nechtovú platničku 1-2 krát týždenne. Pred nanesením laku nie je potrebné najskôr vyčistiť nechtovú platničku od predchádzajúcich vrstiev prípravku. Lak sa nanáša denne, kým zdravá nechtová platnička úplne nevyrastie. Na 7. deň sa nechtová platnička vyčistí pomocou akéhokoľvek kozmetického odstraňovača laku na nechty. V literatúre existujú protichodné správy o účinnosti tejto liečebnej metódy. Percento vyliečenia u pacientov je indikované od 5–9 do 50 %.
V prípade rozsiahleho poškodenia nechtových platničiek na prstoch by mal komplex liečebných opatrení zahŕňať predpisovanie systémového antimykotika, čistenie nechtov a vonkajšiu terapiu antifungálnymi liekmi. Aby sa zabránilo opätovnej infekcii, je potrebné ošetrovať rukavice pacienta a dezinfikovať predmety osobnej hygieny (utierky, uteráky, pilníky na nechty, strúhadlá a škrabky na ošetrenie pokožky a nechtov).
Liekom voľby na liečbu onychomykózy akejkoľvek lokalizácie je terbinafín. Predpisuje sa dospelým a deťom s hmotnosťou nad 10 kg, 250 mg denne počas 6 týždňov. Deťom starším ako 2 roky s hmotnosťou nižšou ako 20 kg sa predpisuje terbinafín v dávke 67,5 mg/kg denne, od 20 do 40 kg – 125 mg/kg denne počas 6 týždňov. Rezervné lieky sú prípravky s obsahom itrakonazolu a flukonazolu. Itrakonazol sa používa v dvoch režimoch: 200 mg denne počas 3 mesiacov alebo 200 mg dvakrát denne počas 7 dní v prvom a piatom týždni od začiatku liečby. Itrakonazol nie je predpísaný na liečbu onychomykózy u detí. Flukonazol sa odporúča užívať 150 mg raz týždenne počas 3–6 mesiacov.
Vykonávanie komplexnej terapie, ktorá pozostáva z užívania systémového antimykotika, čistenia nechtov, lokálneho použitia antimykotík, ako aj protiepidemiologických opatrení, zaisťuje vysokú účinnosť pri liečbe onychomykózy nôh. Terbinafín sa predpisuje dospelým a deťom s hmotnosťou nad 10 kg, 250 mg denne počas 12 týždňov alebo dlhšie. Pre deti staršie ako 2 roky s hmotnosťou nižšou ako 20 kg sa liek predpisuje v dávke 67,5 mg / kg denne, od 20 do 40 kg - 125 mg / kg denne počas 12 týždňov. Flukonazol sa odporúča užívať v dávke 150–300 mg raz týždenne počas 6–12 mesiacov. Itrakonazol sa používa v dvoch režimoch: 200 mg denne počas 3 mesiacov alebo 200 mg dvakrát denne počas 7 dní v prvom, piatom a deviatom týždni. Pri postihnutí palca na nohe sa odporúča vykonať 4. kúru pulznej terapie v trinástom týždni od začiatku terapie. Itrakonazol sa nepoužíva na liečbu onychomykózy u detí.
Kritériom mykologického vyliečenia onychomykózy sú negatívne výsledky mikroskopického a kultivačného vyšetrenia nechtovej platničky. Po liečbe itrakonazolom a terbinafínom zdravé nechtové platničky úplne nedorastú, takže úplné klinické zotavenie možno pozorovať až 2–4 mesiace po ukončení užívania antimykotík.















